Инфаркт миокарда. Этот страшный диагноз ежегодно слышат в Украине более 40 тысяч человек, тогда как у около 9 миллионов взрослого населения есть симптомы ишемической болезни сердца. В последние 10 лет эта проблема стала еще более актуальной, поскольку инфаркт значительно «помолодел». Средний возраст пациентов — 50-55 лет, но все чаще инфаркты случаются у 35-летних. Есть даже случаи, когда в больницы доставляют совсем молодых людей, которым едва исполнилось 20 лет.
Однако украинская медицина не стоит на месте, и днепровская, в частности.
Сегодня «Наше місто» расскажет о Реперфузионном центре, который работает на базе Клинической больницы скорой медицинской помощи Днепра. Это одно из самых современных в городе медучреждений, где оказывают помощь больным с острыми коронарными синдромами (ОКС). О причинах и симптомах инфарктов, а также возможностях Реперфузионного центра и высокопрофессиональной команде врачей, которые ежедневно спасают жизни, читайте в нашем материале.
От первого в стране инфарктного отделения до современного центра интервенционной кардиологии
Мало кто из днепрян знает, что история лечения больных с инфарктом в больнице скорой помощи началась почти 60 лет назад. Именно здесь в 1968 году, в тогда еще Днепропетровске, впервые в Украине открыли специализированное инфарктное отделение. Новая эпоха в оказании помощи больным с ОКС началась в 2021 году, когда в КЛСМП открыли Реперфузионный центр. Кстати, он единственный в Украине включен в Международный реестр перкутанных (черезкожных- ред.) вмешательств у больных с ОКС от Американского колледжа кардиологов.
О его уникальности нам рассказал Андрей Иванов — заведующий центром, заместитель медицинского директора, кандидат медицинских наук, интервенционный кардиолог.
«Сегодня в больнице скорой помощи пациенты с инфарктом миокарда имеют возможность получить высокоспециализированную помощь, соответствующую требованиям НСЗУ и современным международным стандартам.
В режиме 24/7 в составе Реперфузионного центра работает квалифицированная команда кардиологов, интервенционных кардиологов и реаниматологов-анестезиологов. С 2021 года нами выполнено более 4500 интервенционных вмешательств, что позволило пролечить около 3500 больных ОКС (инфаркт миокарда и нестабильная стенокардия). Большая часть из них были простентированные. Таким образом, удалось уменьшить летальность на 40%, сократить срок госпитализации и значительно успешнее лечить сложные случаи», — отметил руководитель центра.
Медицинский персонал Реперфузионного центра, при полном содействии администрации больницы, постоянно совершенствует профессиональное развитие. Врачи команды принимают участие не только как участники, а непосредственно, и как организаторы, в профессиональных национальных конференциях. Лучшие примеры пролеченных случаев рассматриваются на национальных и международных конференциях и конгрессах, публикуются в периодических медицинских изданиях.
Маршрут пациента: от приемного отделения до рентген-операционной
— Человеку стало плохо, есть подозрение на инфаркт, его привезли в больницу скорой помощи. Что происходит дальше? Расскажите о маршруте пациента.
– Все больные, поступающие с подозрением на инфаркт, осматриваются в приемном отделении дежурным кардиологом и врачом по медицине неотложных состояний, — присоединяется к разговору врач по медицине неотложных состояний, и.о. медицинского директора Ольга Завьялова. — Мониторируются показатели, проводится ЭКГ, при необходимости — рентген и анализы. Для нас чрезвычайно важно узнать, когда появились первые симптомы, оценить тяжесть состояния пациента. На основе этого принимаются дальнейшие решения по тактике лечения. Далее передаем человека специалистам Реперфузионного центра.
Ольга Завьялова добавила, что большинство больных с ОКС доставляют в медучреждение бригады скорой помощи. Однако есть немало случаев самообращения, когда человеку стало плохо, он подозревает инфаркт и сам приходит в больницу. Или пациентов переводят из учреждений, где не могут провести высокотехнологическое лечение. Или их направляет семейный врач, который подозревает ОКС.
Независимо от того, как люди попадают в приемное отделение, к ним применяется аналогичный алгоритм обследований и вмешательств.
Итак, подытожим, кто может обратиться в Реперфузионный центр?
1. Пациенты с острым коронарным синдромом (острый инфаркт миокарда или нестабильная стенокардия). Эти пациенты чаще всего доставляются скорой помощью, и им оказывается ургентная помощь, например, стентирование.
2. Пациенты с хроническими сердечными заболеваниями (стенокардия, аритмии, сердечная недостаточность) в случае дестабилизации состояния — через вызов скорой или по срочному направлению семейного врача.
3. Пациенты, которые испытывают ухудшение самочувствия или имеют симптомы, которые могут указывать на сердечные проблемы (боль в груди, одышка, слабость). Они могут прийти по собственной инициативе или по срочному направлению от семейного врача.
Согласно договору с Национальной службой здоровья Украины (НСЗУ), бесплатно предоставляются следующие кардиологические услуги:
1. Ургентная помощь при остром инфаркте миокарда. Сюда входят:
Быстрая диагностика, включая ЭКГ, анализы крови на тропонины.
Проведение ургентного коронарографического обследования.
Проведение стентирования (интервенционное вмешательство) при необходимости.
Интенсивная терапия и реанимация.
2. Обследование и лечение в случае других ургентных состояний, связанных с сердечной недостаточностью или угрозой сердечного приступа.
3. Медикаментозная терапия в рамках экстренной помощи.
Коронография и стентирование
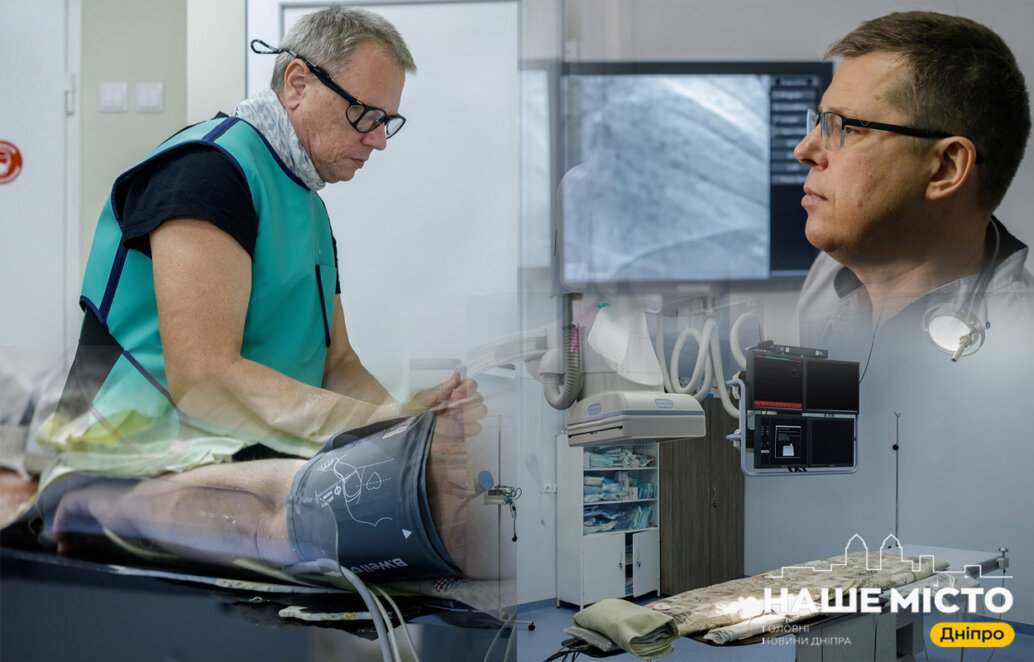
Святая святых Реперфузионного центра — рентген-операционная. Здесь находится ангиограф — современный аппарат, который позволяет специалистам обследовать и лечить патологии сосудов различных органов и систем, прежде всего коронарных и церебральных сосудов.
«Аппарат состоит из стола, на котором лежит пациент, и арки в форме буквы C. Арка может передвигаться и вращаться под разными углами. Это создано для того, чтобы была возможность с разных сторон посмотреть сердце пациента», — рассказала Анастасия Скоромная, заведующая отделением интервенционной диагностики и перкутанных вмешательств, врач интервенционный кардиолог, кандидат медицинских наук.
Принцип работы ангиографа похож на обычный рентген. Через катетер в артерию вводится контрастное вещество и весь процесс фиксируется на цифровом носителе. Когда контраст распределяется по сосудам, можно увидеть их с помощью рентгеновского излучения.
Работа врачей в такой операционной достаточно опасна из-за вышеупомянутого рентген-излучателя. Поэтому каждый работник отделения имеет персональную защиту от рентгена — специальный 12-килограммовый костюм, который помогает уберечься от ионизирующего излучения, защитные очки.
Заведующий Реперфузионным центром Андрей Иванов показал, как он выглядит.
Во время нашего пребывания в больнице в рентген-операционной как раз шло интервенционное вмешательство. Команда специалистов под руководством сердечно-сосудистого хирурга, старшего ординатора отделения интервенционной диагностики и перкутанных вмешательств Андрея Николаевича Симонова занималась тяжелой пациенткой. У женщины диагностировали инфаркт миокарда. При этом она страдает сопутствующим заболеванием — сахарным диабетом.
«У больной очень тяжелое поражение коронарных артерий, которое было выявлено при коронографии, и критическое сужение центральной артерии. Ей сделали операцию — установили два стента. Такие операции проводятся под местной анестезией. Делается небольшой прокол на руке, через который вводим катетер и проводим его сквозь сосудистое дерево к артериям, которые кровоснабжают сердце. При этом пациент чувствует лишь небольшой дискомфорт. Когда стент достиг сужения, с помощью баллона его расправляют до нужного диаметра. Таким образом восстанавливается циркуляция крови по сосуду», — рассказал он.
Андрея Симонова коллеги заслуженно называют легендой сердечно-сосудистой кардиохирургии. Он более 20 лет спасает жизни пациентов. Знает о лечении инфаркта все и передает опыт молодым специалистам.
Одна из них — врач интервенционный кардиолог Елизавета Карачаровская.
«Наша сегодняшняя пациентка, несмотря на сложный диагноз, после операции имеет все шансы прожить еще много лет. У нее диагностировано многососудистое атеросклеротическое поражение коронарных артерий, связанное с сахарным диабетом. Мы простентировали ей переднюю межжелудочковую артерию и полностью восстановили кровоток по сосуду. Таким образом спасли участок миокарда», — говорит она.
«Несмотря на молодой возраст, наша Елизавета Юрьевна очень талантливая и быстро прогрессирует. Выполняет сложные вмешательства и отлично ориентируется в различных острых ситуациях. Она уже спасла немало жизней», — рассказывает о специалисте заведующий Реперфузионным центром Андрей Иванов.
Любое интервенционное вмешательство невозможно без врачей-анестезиологов, которые проводят осмотр больных непосредственно перед обследованием или операцией на ангиографе, и следят за их состоянием во время процедуры.
Заведующий отделением специализированной реанимации, врач-анестезиолог Александр Павленко рассказал, что его главная задача во время подобных вмешательств заключается в наблюдении и контроле за параметрами жизнедеятельности человека, который лежит на операционном столе.
«Я контролирую состояние, давление, обеспечение организма кислородом и многие другие показатели. Предоперационный осмотр тоже входит в мои обязанности. В 2024 году это уже 906-я наша операция», — отметил он.
Когда время на вес золота
Получить квалифицированную помощь в первые 2 часа от появления симптомов — золотой стандарт лечения инфаркта миокарда. Поэтому о том, как распознать смертельно опасное состояние, должен знать каждый взрослый украинец.
«Во-первых, это сильная боль в груди, давящая или сжимающая. Она может распространяться на левую руку, шею, челюсть, спину или живот. Появление сильного пота, сопровождающееся бледностью и чувством страха, повышенная тревожность без причины. Также может быть одышка, даже в покое. В некоторых случаях инфаркт сопровождается тошнотой или даже рвотой», — информирует сердечно-сосудистый хирург Андрей Симонов.
Первые действия и помощь пострадавшему
1. Немедленный вызов скорой помощи.
2. Успокоить пострадавшего. Помогите человеку принять сидячее или полусидячее положение, успокойте его и обеспечьте свежий воздух.
3. Прием нитроглицерина (если есть). Если у пострадавшего есть нитроглицерин, его можно положить под язык для уменьшения боли. Однако этот препарат нужно принимать осторожно и только если пациент его использовал раньше.
4. Аспирин. Если нет аллергии, можно дать пациенту разжевать таблетку аспирина (около 300 мг), которая поможет разжижать кровь и предотвратить дальнейшее тромбообразование.
5. Наблюдение за сознанием и дыханием. Если пострадавший потерял сознание и не дышит, необходимо немедленно начать сердечно-легочную реанимацию (массаж сердца и искусственное дыхание).
6. Не оставлять человека одного. Нужно оставаться рядом с пострадавшим до приезда скорой помощи.
Почему инфаркт «молодеет» и как уберечь сердце
Заведующий Реперфузионным центром Андрей Иванов говорит, «помолодение» инфарктов и инсультов на 10-15 лет связано с несколькими факторами, большинство из которых можно отнести к современному стилю жизни и социальным изменениям.
Это:
1. Хронический стресс. Война, экономические трудности и социальные проблемы вызывают постоянный стресс, который негативно влияет на сердечно-сосудистую систему. У молодых людей часто отсутствует здоровая адаптация к стрессу.
2. Неправильное питание. Потребление высококалорийной пищи с высоким содержанием трансжиров, соли и сахара, а также недостаточное количество овощей и фруктов способствуют развитию атеросклероза, что повышает риск сердечно-сосудистых заболеваний.
3. Малоподвижный образ жизни. Сидячая работа и недостаточная физическая активность приводят к увеличению веса, что является значительным фактором риска для сердечных приступов.
4. Курение и употребление алкоголя. У молодежи курение и употребление алкоголя остается распространенной привычкой, способствующей сужению сосудов и повышению давления.
5. Генетическая предрасположенность. Если в семье есть случаи инфарктов или инсультов в молодом возрасте, риск возникновения этих состояний у потомков возрастает.
«Хотя инфаркт традиционно считался заболеванием людей старшего возраста, сейчас врачи фиксируют случаи среди молодых людей, начиная с 20-25 лет. Наш самый молодой пациент — 23-летний мужчина. Поступил с подозрением на ОКС. К счастью, на этот раз обошлись терапевтическим лечением. А вот самый “юный” возраст среди тех, кого стентировали, — 32 года. Из-за своей работы этот человек постоянно находился в состоянии хронического стресса. Он жаловался на перемежающуюся боль в груди, которую игнорировал несколько дней, пока боль значительно не усилилась и стала постоянной. Благодаря быстрой диагностике и стентированию коронарной артерии его удалось спасти.
Все больше поступает пациентов в возрасте 40+. Истории болезни очень разные. Например, 45-летний бизнесмен, который профессионально занимался бодибилдингом, принимал стимулирующие препараты. Его привезли в больницу родные с острой болью в груди, которая сохранялась уже несколько дней. Благодаря быстрой реакции врачей (дежурного кардиолога — ред.) и стентированию коронарной артерии больного удалось спасти.
Следующая ситуация — 42-летняя женщина, аспирантка одного из вузов Днепра. Все время много работала и считала, что отдыхать будет на пенсии. Ей стало плохо на работе, почувствовала удушье, резкую боль в груди и потеряла сознание. Сотрудники вовремя вызвали скорую помощь, что помогло стабилизировать состояние и провести успешную операцию», — рассказал несколько историй из своей практики Андрей Иванов.
Половая принадлежность тоже играет роль в развитии острых коронарных синдромов.
«Мужчины чаще подвергаются инфаркту миокарда в более раннем возрасте (примерно после 40-45 лет), поскольку до периода менопаузы женщин в определенной степени защищают эстрогены — женские половые гормоны. Однако после наступления менопаузы риск у женщин существенно повышается и практически сравнивается с мужским. Однако женщины часто переносят инфаркт тяжелее, поскольку их симптомы могут быть менее типичными (тошнота, усталость, дискомфорт в спине или животе), и поэтому диагностика часто задерживается. В результате женщины обращаются за помощью позже, что снижает шансы на успешное лечение», — отметил Андрей Иванов.
До коронографии и после нее пациенты некоторое время находятся в кардиологическом отделении, где их ведут врачи-кардиологи. Далее им нужно обратиться к семейным врачам или профессиональным специалистам по месту жительства, которые расскажут о дальнейшей реабилитации и приеме необходимых лекарств. И самое главное, чтобы снова не попасть на операционный стол, придется кардинально изменить образ жизни, в частности, питание, режим отдыха и труда. А также забыть о вредных привычках, таких как курение и употребление алкоголя. Сердце — главный мотор человеческого организма. И чтобы оно работало качественно и безотказно долгие годы, нужно о нем соответственно заботиться.
Фото Валерия Кравченко.
Категория: Новости Днепра, Новости здоровья Днепра, Общественные и социальные новости Днепра, Тема дня
Метки: главное, Здоровье, Скорая помощь


